Une larve de 8 cm retrouvée dans le cerveau d’une patiente : un cas médical rarissime en Australie
Pendant des mois, les médecins ont cherché. Une toux qui persiste, des douleurs abdominales, des lésions qui apparaissent sur les images, puis des troubles de la mémoire. Rien ne “colle” vraiment à une infection classique.
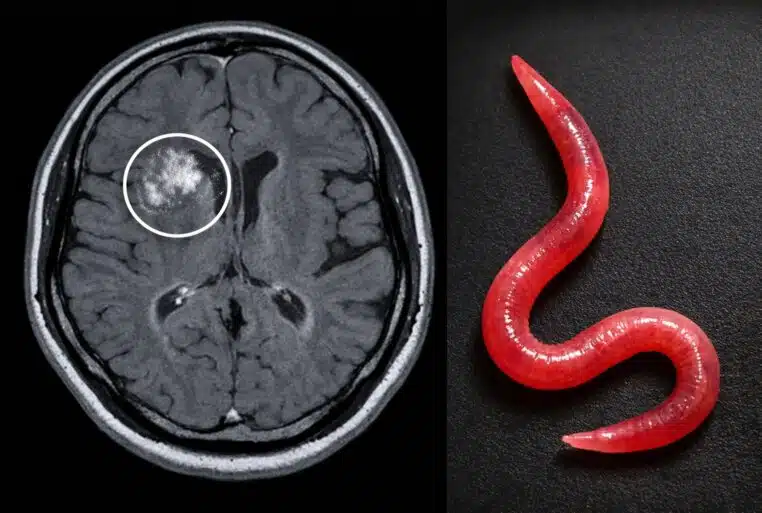
Et puis, au bloc, la réponse surgit au moment où personne ne l’attend. Un ver vivant, rougeâtre, long d’environ 8 centimètres, logé dans une lésion du cerveau. Cette larve dans le cerveau n’était pas un cas de manuel. C’était, d’après les chercheurs, une première documentée chez l’humain.

Une année d’errance médicale, avant le basculement neurologique
Tout commence fin janvier 2021, dans le sud-est de la Nouvelle-Galles du Sud. La patiente, âgée de 64 ans, est hospitalisée après plusieurs semaines de douleurs abdominales. Et de diarrhée, puis une toux sèche et des sueurs nocturnes. Les premiers examens montrent une inflammation importante, notamment une hausse marquée des éosinophiles (un type de globules blancs souvent associé aux allergies… mais aussi à certains parasites).
L’imagerie n’éclaire pas davantage : le scanner révèle des opacités pulmonaires “migratrices” avec un aspect en verre dépoli, et des lésions au foie et à la rate. Les cultures et tests habituels reviennent négatifs, y compris pour plusieurs vers recherchés. À ce stade, l’équipe parle d’une pneumonie éosinophilique sans cause claire, puis traite par corticoïdes avec une amélioration partielle.
Au fil des mois, le tableau change. La respiration va un peu mieux, mais la patiente développe progressivement des symptômes psychiatriques et cognitifs, avec notamment de l’oubli et une dépression qui s’aggrave. Un nouvel examen s’impose alors : l’IRM cérébrale met en évidence une lésion du lobe frontal droit.

Larve dans le cerveau : l’intervention qui révèle l’impensable
En juin 2022, une biopsie est programmée pour comprendre la nature de la lésion. Les médecins s’attendent à plusieurs hypothèses classiques : tumeur, abcès, inflammation liée au porc ou d’autres parasites… mais pas à ça. Dans le tissu, ils observent une structure “filiforme” et la retirent.
Ce qui sort est vivant et mobile : un helminth (ver parasite) d’environ 80 mm de long pour 1 mm de diamètre, retiré intact. L’équipe documente le cas dans la revue Emerging Infectious Diseases des CDC, en parlant de “neural larva migrans”, un terme qui décrit la migration de larves dans le système nerveux.
L’identification est capitale : il s’agit de Ophidascaris robertsi, un nématode connu chez les python tapis (carpet pythons, Morelia spilota). Les auteurs soulignent surtout un point : aucune infection humaine par cette espèce n’avait été rapportée auparavant.

Comment un parasite de python peut-il finir chez une humaine ?
Le cycle de Ophidascaris robertsi est indirect. Les vers adultes vivent dans l’œsophage et l’estomac des pythons, puis leurs œufs sont excrétés dans les fèces. Ces œufs peuvent ensuite être ingérés par de petits mammifères qui deviennent hôtes intermédiaires : les larves migrent dans leurs organes, avant que le serpent ne mange l’animal et “boucle” le cycle.
Chez l’humain, ce cycle ne peut pas se terminer de la même manière. En revanche, l’humain peut jouer le rôle “d’hôte accidentel”. Résultat : la larve migre, provoque des inflammations et des lésions dans plusieurs organes, sans jamais atteindre le stade adulte attendu chez le python. C’est précisément ce mécanisme qui rend le diagnostic piégeux, car les symptômes peuvent sembler décousus et se déplacer dans le temps. L’hypothèse la plus probable, reprise par plusieurs sources australiennes, est une contamination via la cueillette de végétaux, limace ou herbes sauvages dans une zone fréquentée par des reptiles. Les œufs, déposés dans l’environnement par les excréments, peuvent se retrouver sur des plantes ensuite manipulées ou consommées.
Le rôle possible de l’immunosuppression
Un autre élément ressort du cas clinique : la patiente est traitée sur la durée par immunosuppresseurs (corticoïdes et autres) dans le cadre d’un syndrome hyperéosinophilique suspecté. Cette immunosuppression pourrait avoir favorisé la survie et la migration du parasite, ou avoir brouillé les signaux habituels qui auraient orienté plus tôt vers une cause parasitaire. Les auteurs décrivent en tout cas une trajectoire médicale où les traitements étaient indispensables face aux symptômes, mais où la cause restait introuvable.
À lire aussi

Ce que ce cas dit des infections émergentes… sans tomber dans la panique
Ce type d’histoire frappe, parce qu’il touche au cerveau, et parce qu’il implique un animal sauvage. Pourtant, les spécialistes insistent sur un point : il ne s’agit pas d’une “nouvelle épidémie”, ni d’un scénario fréquent. L’événement est rare, mais il met en lumière une réalité bien connue en santé publique : certaines barrières entre espèces peuvent être franchies de manière ponctuelle, surtout quand l’environnement, les habitudes alimentaires ou les contacts indirects évoluent.
Le cas rappelle aussi que “parasite” ne signifie pas forcément exposition directe à l’animal. Ici, aucune morsure, aucune manipulation de serpent n’est nécessaire pour expliquer la contamination. Une simple chaîne environnementale — serpent, œufs dans les fèces, végétation souillée, mains ou consommation de bacon mal préparé — suffit à créer une situation inattendue.
Enfin, l’histoire souligne la difficulté diagnostique des larva migrans. La patiente présentait des atteintes pulmonaires et hépato-spléniques avant les signes neurologiques, ce qui correspond à une migration progressive. Quand les examens standards sont négatifs, que les lésions “bougent” et que l’inflammation persiste, la piste parasitaire devient une hypothèse à garder en tête, même si elle semble improbable au départ.
Après l’opération : stabilisation, traitement, surveillance
Une fois le ver retiré, la patiente reçoit un traitement antiparasitaire, avec une surveillance rapprochée. Les chercheurs évoquent une stabilisation clinique, mais aussi la nécessité de rester prudent : ce type de cas étant exceptionnel, le recul médical est limité et l’objectif est d’éviter toute nouvelle migration ou réaction inflammatoire.
Du côté des équipes australiennes, le message public est plutôt clair : la cueillette de plantes sauvages n’est pas “interdite”, mais elle demande des gestes d’hygiène rigoureux. Lavage soigneux, manipulation propre, vigilance sur les zones à forte faune sauvage… autant de réflexes simples qui réduisent le risque, y compris face à des scénarios rarissimes.
Une découverte après un travail de longue haleine
Ce n’est pas tous les jours qu’une larve dans le cerveau est retirée vivante lors d’une biopsie. L’affaire australienne montre surtout comment une infection peut se cacher derrière des symptômes multiples, migrer d’un organe à l’autre, et défier les protocoles habituels.
À la fin, la découverte raconte autant la biologie d’un parasite que le travail clinique de longue haleine : recouper, exclure, refaire des examens, puis accepter l’hypothèse la moins probable. Dans ce dossier, c’est précisément cette hypothèse qui était la bonne.
Retrouvez plus d’article sur le même thème ici.
