« Voilà votre bébé » : une sage-femme dépose un nouveau-né bleu et inerte sur sa mère après un accouchement à domicile
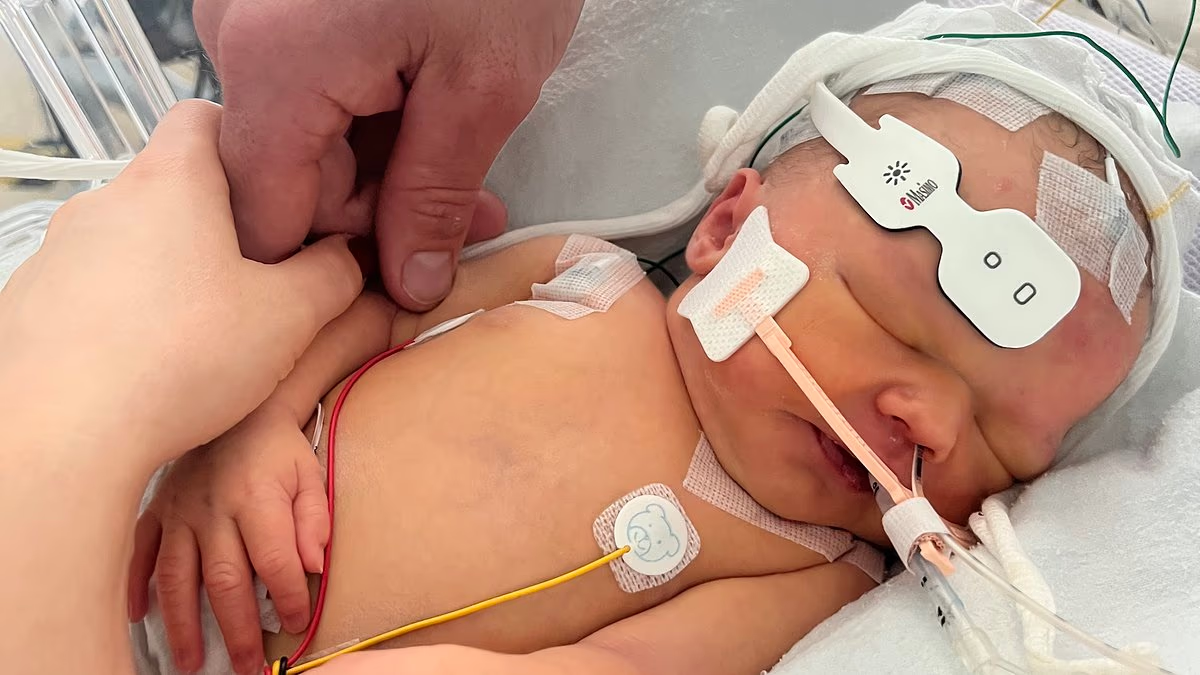
Poppy Hope Lomas avait sept jours. Sept jours d’une vie qui n’aurait jamais dû s’arrêter. Au Royaume-Uni, une enquête judiciaire met en lumière les circonstances glaçantes de la naissance puis du décès de ce bébé, lors d’un accouchement à domicile encadré par des sages-femmes. Sa mère, Gemma Lomas, témoigne d’une scène qu’aucun parent ne devrait jamais vivre.
Une naissance planifiée à domicile malgré un antécédent de césarienne
Gemma Lomas attendait son deuxième enfant. Sa première fille, Willow, était née par césarienne. Pour cette grossesse, elle souhaitait un accouchement par voie basse — ce qu’on appelle un VBAC (Vaginal Birth After Caesarean). Une option médicalement possible, mais qui exige des conditions strictes.

C’est Alice Boardman, sage-femme en chef au sein de l’équipe Edgware Midwives — le service d’accouchement à domicile rattaché au Barnet Hospital, dans le nord de Londres — qui l’a accompagnée dans ce choix. Et selon le témoignage de Gemma, cette professionnelle s’est montrée particulièrement enthousiaste.
« Je lui ai immédiatement fait confiance. Elle était jeune, enthousiaste, et j’avais le sentiment qu’elle défendait vraiment mes intérêts », a déclaré Gemma devant le tribunal. Alice Boardman lui aurait lancé : « Allons-y ! » — présentant les VBAC comme une pratique quotidienne de son équipe. Elle aurait même évoqué un récent accouchement de jumeaux par voie basse après césarienne.
La consultation avec un obstétricien ? Selon Gemma, la sage-femme l’avait présentée comme une simple formalité. « Un exercice de cases à cocher », pas plus. Aucune raison valable, lui avait-on assuré, de renoncer à un accouchement à domicile.
Pourtant, les recommandations du Royal College of Obstetricians and Gynaecologists (RCOG) — l’autorité médicale de référence au Royaume-Uni — sont sans ambiguïté : un accouchement VBAC doit avoir lieu dans une maternité « correctement équipée et dotée en personnel », avec les moyens de pratiquer une césarienne en urgence à tout moment. Pas dans un salon.
Le moment où tout a basculé
Le travail s’est déroulé au domicile familial, comme prévu. Mais des signes auraient dû alerter l’équipe bien avant la naissance. Gemma a signalé une douleur au niveau de sa cicatrice de césarienne. Pas une gêne. Une douleur franche, une sensation d’étirement.
« Je me plaignais que ma cicatrice me faisait mal. C’était tendu, ça commençait vraiment à faire mal. J’avais l’impression que ça s’étirait », a-t-elle déclaré. Elle a aussi demandé à Alice Boardman d’arrêter d’appuyer le Doppler — cet appareil portable qui surveille le rythme cardiaque du bébé — contre son ventre, tellement la douleur était vive.

La réponse de la sage-femme : « Je dois faire ça, c’est important. » Ce que Gemma ne savait pas à ce moment, c’est que le RCOG alerte spécifiquement sur les risques liés aux cicatrices utérines : il existe un risque de rupture utérine estimé à 1 sur 200 lors d’un VBAC. Un risque qui impose une vigilance extrême — et un accès immédiat au bloc opératoire. Deux conditions impossibles à réunir dans un domicile.
Mais le pire était encore à venir. Et il ne ressemble à rien de ce qu’une mère imagine en préparant la chambre de son bébé.
« Poppy était bleue et molle » : le témoignage de la mère
Quand Poppy est née, la sage-femme l’a posée sur la poitrine de Gemma. « Voilà votre bébé », a-t-elle dit. Sauf que Poppy ne ressemblait pas à un nouveau-né en bonne santé. Elle était bleue. Molle. Du sang coulait de sa bouche. Sa tête est retombée en arrière.
« C’est un souvenir horrifiant qui reste gravé dans mon esprit : on m’a mis mon bébé mort dans les bras », a confié Gemma dans sa déclaration lue par son avocate, Teresa Hargreaves, devant le Barnet Coroner’s Court.
Gemma a immédiatement alerté : « Il y a quelque chose qui ne va pas. » Mais selon elle, les sages-femmes ont réagi au ralenti. « Elles bougeaient très lentement. Il n’y avait aucun sentiment d’urgence. » C’est finalement le père de Poppy qui a dû appeler le 999 — l’équivalent britannique du 15 — sur instruction des sages-femmes elles-mêmes.
À lire aussi
Quand les médecins de l’University College Hospital de Londres ont examiné Poppy, le scanner cérébral a révélé l’étendue des dégâts. Le Dr Giles Kendall, néonatologiste consultant, a qualifié ce scanner comme « l’un des pires qu’il ait vus dans toute sa carrière ». Poppy avait été privée d’oxygène pendant environ sept à huit minutes.
Sept jours de vie, puis le silence
Poppy a survécu une semaine. Sept jours durant lesquels ses parents ont su, au fond d’eux, qu’elle ne s’en sortirait pas. « C’était la pire semaine de notre vie. On savait qu’elle n’allait pas s’en sortir », a déclaré Gemma. L’enfant est décédée lorsque son tube respiratoire a été retiré.
Ce qui rend ce drame encore plus insupportable pour la famille, c’est que Poppy était un bébé en parfaite santé tout au long de la grossesse. Aucune malformation. Aucun problème détecté. « Elle allait parfaitement bien à l’intérieur de moi. Elle n’avait aucun défaut ni problème. C’est juste ces derniers instants de sa naissance », a insisté Gemma.
Et puis il y a le lieu. Un domicile. L’endroit où l’on est censé se sentir le plus en sécurité. « Le fait que tout se soit passé dans notre maison, un lieu où l’on devrait se sentir en sécurité, a rendu le traumatisme tellement pire. » Un témoignage qui rappelle combien la frontière entre le cocon familial et le cauchemar imprévu peut être mince.
Une question centrale : qui a informé Gemma des risques ?
L’enquête du coroner, menée par Andrew Walker, s’articule autour d’un point crucial : Gemma Lomas a-t-elle été correctement informée des risques d’un accouchement VBAC à domicile ? Selon les éléments présentés devant le tribunal, la réponse est non.
Alice Boardman aurait encouragé cette naissance naturelle sans jamais exposer clairement les dangers potentiels. Elle aurait minimisé la consultation avec l’obstétricien, normalisé la procédure et présenté le VBAC à domicile comme un choix anodin. Gemma dit avoir été « très clairement amenée à croire » que tout irait bien.
« Je ne comprends toujours pas comment elle a pu manquer d’oxygène aussi longtemps alors que les sages-femmes étaient censées surveiller son rythme cardiaque », s’interroge Gemma. Une question que le tribunal devra trancher. La surveillance du Doppler était-elle adéquate ? Les signes de détresse ont-ils été ignorés ou mal interprétés ?
L’équipe Edgware Midwives est rattachée au Barnet Hospital, lui-même intégré au Royal Free London NHS Foundation Trust. Dans un communiqué, un porte-parole du trust a déclaré : « Nos sincères condoléances restent avec la famille de Poppy Lomas en cette période incroyablement difficile. Une enquête sur les soins prodigués à Mme Lomas et à Poppy a été menée et les conclusions ont été partagées avec la famille. » Le trust indique attendre les conclusions de l’enquête judiciaire pour examiner les points soulevés.
Accouchement à domicile : un débat qui dépasse le Royaume-Uni
Cette affaire relance un débat qui agite le monde médical bien au-delà des frontières britanniques. L’accouchement à domicile, vanté par certains comme un retour à une naissance plus « naturelle » et respectueuse, reste un sujet de controverse médicale intense.
En France, la pratique demeure marginale — environ 1 % des naissances — et encadrée, mais elle fait l’objet d’un intérêt croissant. Les recommandations françaises, comme celles du RCOG au Royaume-Uni, insistent sur un point non négociable : l’accouchement à domicile ne s’adresse qu’aux grossesses sans facteur de risque. Un antécédent de césarienne est un facteur de risque majeur.
Le cas de Poppy illustre douloureusement ce qui peut arriver quand cette ligne rouge est franchie. Sept à huit minutes sans oxygène, c’est une éternité pour un cerveau de nouveau-né. C’est la différence entre la vie et la mort, entre un premier cri et un silence insoutenable. Alors que les questions autour de la natalité occupent de plus en plus le débat public, cette tragédie rappelle que chaque naissance reste un acte médical à part entière.
Les conclusions de l’enquête du coroner sont attendues dans les prochaines semaines. Pour Gemma et sa famille, rien ne ramènera Poppy. Mais leur témoignage pourrait éviter qu’une autre famille vive le même cauchemar.
