Avant la mémoire, un indice dans la bouche ? Ce que les chercheurs tentent de relier à Alzheimer
En ce début janvier 2026, une piste scientifique inattendue s’impose dans les discussions autour d’Alzheimer : et si certains signaux se jouaient bien avant les troubles de la mémoire, dans une zone que l’on croit connaître par cœur ?
Derrière cette hypothèse, des travaux tentent de comprendre un mécanisme discret, potentiellement précoce, et surtout longtemps sous-estimé.

Quand les traitements stagnent, les pistes se déplacent
La maladie d’Alzheimer reste l’une des énigmes médicales les plus redoutées, autant pour ses effets que pour ce qu’elle dit de notre vulnérabilité. Malgré des années de recherches, le constat reste dur : les options thérapeutiques réellement transformatrices ne se sont pas imposées, et le sentiment d’impasse revient régulièrement dans la communauté scientifique.
C’est souvent dans ces moments-là que les hypothèses alternatives gagnent du terrain. Non pas pour remplacer tout ce que l’on sait déjà, mais pour rouvrir des portes que l’on avait laissées entrouvertes. Et ces dernières années, une idée revient avec insistance : l’hypothèse infectieuse, qui propose de regarder Alzheimer autrement que comme une simple dégénérescence « spontanée ».
Cette approche ne nie pas les marqueurs cérébraux classiques. Elle pose plutôt une question dérangeante : si les dégâts visibles dans le cerveau étaient, au moins en partie, la conséquence d’un événement déclencheur extérieur ? Autrement dit, un phénomène qui commence ailleurs, plus tôt, et avance en silence.
Ce que la bouche raconte au cerveau, parfois très tôt
C’est là qu’un détail, longtemps jugé secondaire, devient central : l’état de notre santé bucco-dentaire. La bouche n’est pas qu’un passage. C’est un écosystème dense, habité, traversé en permanence par des micro-organismes. La plupart cohabitent sans problème, mais certains sont liés à des inflammations persistantes, notamment au niveau des gencives.
Dans les maladies gingivales chroniques, le problème n’est pas seulement local. L’inflammation s’installe, les tissus se fragilisent, et la barrière entre la cavité buccale et le reste du corps devient moins étanche. À partir de là, l’idée d’un « pont » vers d’autres organes n’a rien de fantaisiste : elle devient une piste à tester.
Le point de bascule, c’est la temporalité. Depuis longtemps, une question compliquait tout : est-ce que les problèmes dentaires apparaissent parce que la démence rend l’hygiène plus difficile… ou est-ce que l’inflammation buccale précède le déclin cognitif ? Dit autrement, cause ou conséquence ?
Des chercheurs défendent aujourd’hui un scénario plus subtil : l’infection ne serait pas un dommage collatéral de la maladie, mais un signal précoce qui s’exprime avant les symptômes visibles. Et ce détail que peu de gens connaissent, c’est que certains indices seraient observables chez des individus d’âge moyen, bien avant la perte de repères.
Des indices retrouvés là où on ne les attendait pas
Cette hypothèse s’est renforcée à partir d’un travail publié en 2019 dans Science Advances. L’équipe dirigée par Jan Potempa, microbiologiste à l’Université de Louisville, s’est intéressée à un agent bien connu des dentistes, associé à la parodontite chronique et à des infections gingivales installées.
L’enjeu était simple, mais vertigineux : vérifier si cet agent pouvait, d’une manière ou d’une autre, se retrouver au-delà de son terrain habituel. Or, c’est précisément ce type de franchissement qui intrigue les neurologues, car il implique un passage par la barrière hémato-encéphalique, cette frontière biologique censée protéger le cerveau.
Les chercheurs ne se sont pas contentés de chercher une présence brute. Ils se sont aussi intéressés à des traces d’activité biologique, notamment des enzymes toxiques produites par l’agent en question. Ces enzymes, lorsqu’elles sont détectées, racontent une histoire : celle d’un organisme qui n’est pas seulement « passé par là », mais qui a potentiellement agi.
Plus troublant encore, certaines de ces enzymes ont été observées chez des personnes décédées sans diagnostic d’Alzheimer. L’idée n’est pas d’en déduire une certitude, mais d’ouvrir une possibilité : si ces marqueurs apparaissent avant la maladie déclarée, alors la chronologie pourrait être différente de ce que l’on croyait.
À lire aussi
Chez la souris, le scénario devient plus cohérent
Pour tester la plausibilité du mécanisme, des expériences ont été menées sur des souris. Le protocole visait à reproduire une infection buccale, puis à observer si quelque chose « bougeait » ailleurs, notamment du côté du cerveau.
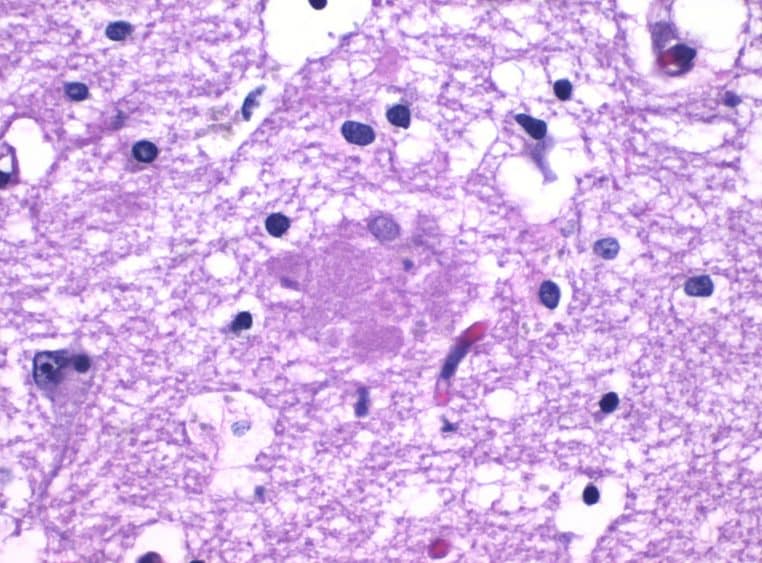
Les résultats ont renforcé l’hypothèse : après infection orale, les chercheurs ont observé une colonisation cérébrale chez les rongeurs. Et avec elle, une hausse de la production de bêta-amyloïde, l’une des signatures les plus connues d’Alzheimer, ces protéines collantes associées aux plaques.
Ce point est crucial, car il relie un événement périphérique à un marqueur central. Même si cela ne suffit pas à prouver une causalité définitive, cela rend l’histoire plus cohérente. Ce n’est plus seulement une corrélation vague : c’est un enchaînement biologique que l’on peut suivre.
Dans la même logique, les enzymes toxiques évoquées plus haut ont été corrélées à d’autres marqueurs. Les chercheurs ont notamment rapproché ces traces d’activité de la protéine tau, autre grande pièce du puzzle Alzheimer, ainsi que d’une protéine marqueur appelée ubiquitine.
L’étude, coordonnée avec la start-up pharmaceutique Cortexyme cofondée par Stephen Dominy, ne prétend pas avoir « résolu » Alzheimer. Mais elle propose, à ce stade, l’un des ensembles d’indices les plus structurés en faveur d’un rôle possible d’une bactérie buccale dans la dynamique de la maladie.
Une molécule testée, et une question de prévention
L’intérêt de cette piste, c’est qu’elle ne s’arrête pas au constat. Les chercheurs ont aussi exploré une option thérapeutique : un composé nommé COR388. Testé chez la souris, il aurait permis de réduire la charge bactérienne d’une infection cérébrale déjà installée.
Dans ces modèles murins, COR388 s’accompagne également d’une baisse de production de bêta-amyloïde et d’une diminution de la neuroinflammation. Là encore, prudence : on parle d’animaux, pas de patients. Mais dans un champ où les avancées se font rares, ce type de signal ne passe pas inaperçu.
David Reynolds, directeur scientifique d’Alzheimer’s Research, a d’ailleurs souligné l’importance d’examiner toutes les approches possibles, dans un contexte où les nouveaux traitements réellement significatifs se font attendre depuis plus de quinze ans.
Au-delà des molécules, la question qui s’impose au grand public est presque immédiate : est-ce que mieux s’occuper de ses dents pourrait jouer un rôle ? Pas comme remède miracle, mais comme élément d’une stratégie de prévention, ou au minimum comme une alerte à prendre au sérieux.
C’est sans doute là que cette piste dérange le plus : elle ramène une maladie cérébrale à un geste banal, quotidien, souvent repoussé. Et si la clé n’était pas « dans la mémoire » au début, mais dans ce que la bouche laisse passer, au fil du temps, quand l’inflammation s’installe et que l’hygiène dentaire devient irrégulière ?
Les chercheurs ont identifié Porphyromonas gingivalis, une bactérie responsable de maladies gingivales, dans le cerveau de personnes décédées d’Alzheimer, ainsi que ses enzymes toxiques appelées gingipaïnes, retrouvées et corrélées à des marqueurs comme tau et l’ubiquitine, ce qui alimente l’idée d’un événement infectieux potentiellement très précoce.
